Prevenire una seconda ondata di Covid-19
Qual è la posizione degli epidemiologi italiani?
Lo scorso 31 luglio, il Comitato d’Emergenza COVID-19 dell’Organizzazione mondiale della Sanità (OMS) ha sottolineato, di nuovo, l’importanza che i Paesi rafforzino il sistema di sorveglianza pubblica per identificare i nuovi casi e implementino il contact tracing per monitorare la diffusione del virus. Perché, come ha dichiarato il direttore generale dell’OMS Tedros Adhanom Ghebreyesus, “la pandemia da Covid-19 è destinata a durare ancora a lungo”.
Nel nostro Paese, dopo la fine del lockdown, si sono di continuo individuati nuovi e numerosi focolai e non solo: le rilevazioni quotidiane della Protezione Civile di luglio hanno rilevato la tendenza a un lieve aumento dei casi positivi a cui, in agosto, si sono aggiunti il nuovo pericoloso focolaio di “Caserma Serena” nel Trevigiano, l’aumento esponenziale della positività nei giovani, per lo più asintomatici e i focolai dovuti ai rientri dei vacanzieri da altri paesi.
Il pericolo di una seconda ondata epidemica è un’ipotesi realistica che va in tutti i modi anticipata con idonee misure di prevenzione. Nell’ultimo editoriale della rivista Epidemiologia&Prevenzione (E&P), scritto da cinque autori tra cui Paolo Vineis dell’Imperial College di Londra, Stefania Salmaso già direttrice del Centro nazionale di epidemiologia, sorveglianza e promozione della salute dell’Istituto superiore di sanità e Salvatore Scondotto, Presidente dell’Associazione italiana di epidemiologia (AIE), viene sottolineato come “Il contesto in cui ci troviamo nell’estate 2020 esprime le incertezze della ricerca scientifica e la difficoltà di tradurla in azione politica. Il virus è ancora presente nella popolazione e continuerà a circolare probabilmente per un lungo periodo”. Gli autori fanno presente come dagli esami sierologici risulti che tra il 3% e il 10% della popolazione del nord Italia sia stata esposta al virus, ma questo significa che il 90-97% rappresenta un bacino di popolazione ancora suscettibile al virus. Una popolazione, specie quella più vulnerabile, che va protetta. Per questo, secondo gli autori, non sarebbe ammissibile “arrivare impreparati al periodo autunnale con una eventuale seconda ondata”: un nuovo lock-down va assolutamente evitato per le ulteriori gravi conseguenze socio-economiche di cui soffrirebbero le fasce di popolazione meno protette ed è oltremodo importante consentire un rapido ritorno a scuola (in sicurezza) degli studenti.
A questo proposito, un recente studio apparso su The Lancet Child & Adolescent Health ne indica la praticabilità solo se supportata da un’efficace campagna di contact tracing: “Il nostro modello” afferma Jasmina Panovska-Griffiths dell’University College di Londra (UCL), co-autrice dello studio, “suggerisce che un’efficace strategia di contact tracing rende possibile una riapertura in sicurezza delle scuole a settembre. Tuttavia, senza un’adeguata copertura, il Regno Unito rischia un secondo pericoloso picco epidemico a dicembre o a febbraio. Per questo motivo, allertiamo il governo affinché assicuri una sufficiente capacità di esecuzione dei test prima della riapertura delle scuole”. Questo modello, a cui il governo inglese dovrebbe far riferimento secondo i ricercatori dello studio Lancet, potrebbe essere una delle esperienze a cui l’editoriale di E&P potrebbe riferirsi, anche se uscito dopo. Infatti, si afferma nell’editoriale, “Le misure sin qui realizzate rendono evidente che il riconoscimento tempestivo e l’interruzione precoce delle catene di contagio rappresentano la risposta più efficace per la protezione della popolazione”.
Uno studio promosso dall’AIE, condotto da Stefania Salmaso e riferito al mese di aprile 2020, ha preso in considerazione 44 tra Dipartimenti di Prevenzione e Aziende Sanitarie Locali di 14 Regioni italiane. Uno dei risultati che pare più interessante e, allo stesso tempo, preoccupante è la difficoltà di tenere un registro dei casi sospetti e confermati che sia condivisibile su base regionale e sovra-regionale.
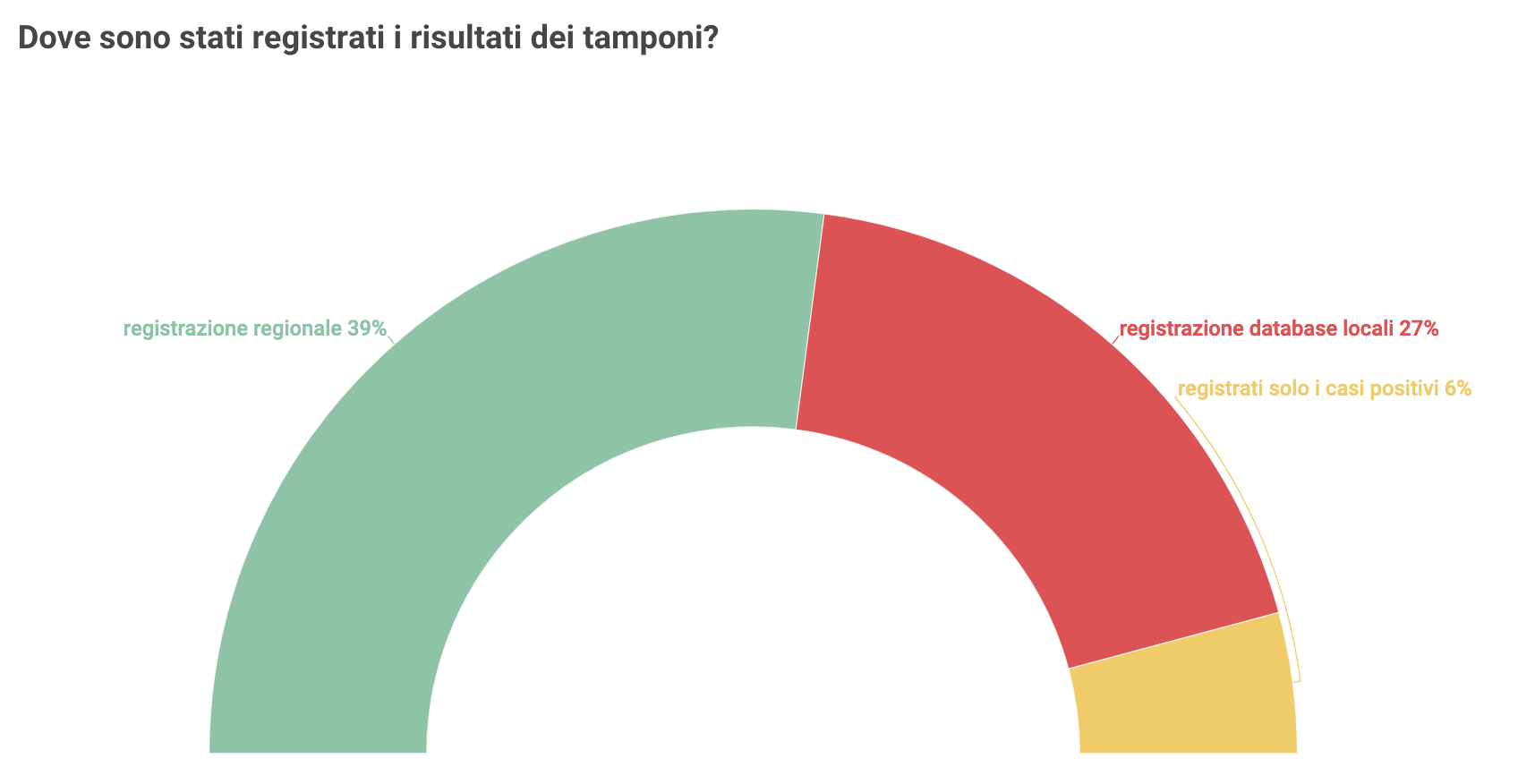
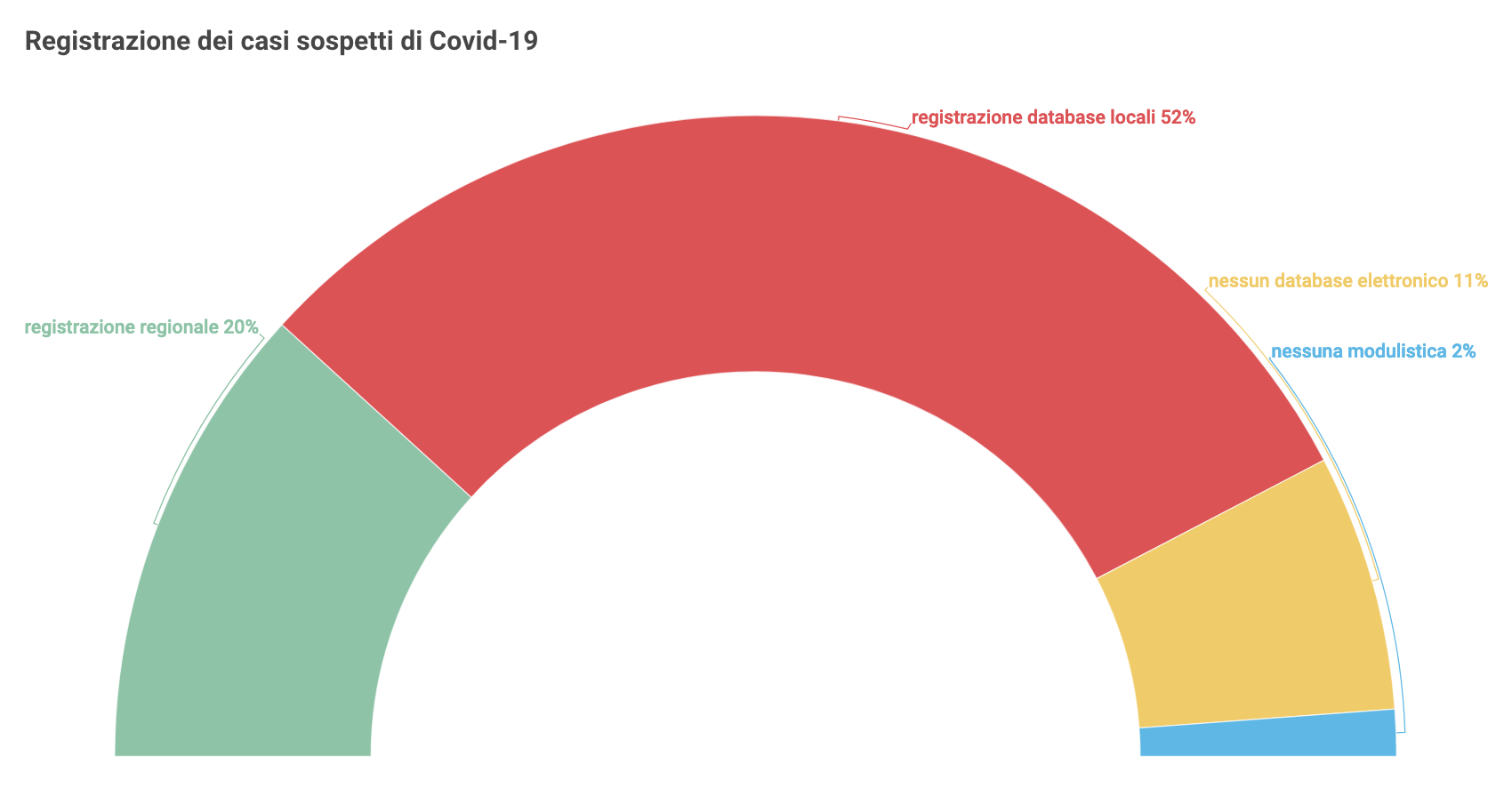
“Nonostante il ruolo cruciale che viene attribuito alle attività sul territorio, poco è noto dell’effettivo grado di organizzazione dei servizi di sanità pubblica” affermano gli autori dello studio, convinti che mai come ora ci sia bisogno di “una ricerca epidemiologica e clinica finanziata dal pubblico e indipendente”.
OggiScienza ha rivolto alcune domande al presidente dell’AIE, Salvatore Scondotto.
Presidente, tra le raccomandazioni AIE vi è quello di “esplorare metodi innovativi di identificazione precoce di focolai”. Avete in mente degli esempi?
È necessario rafforzare le capacità del sistema di intercettare sul nascere segnali che consentano di individuare cluster spazio-temporali e delimitare il più precocemente possibile l’espansione di eventuali focolai. Descriverne le caratteristiche e definire le modalità di diffusione all’interno degli specifici contesti territoriali può contribuire ad interrompere in maniera selettiva le catene di trasmissione.
Le attuali risorse a disposizione della sanità territoriale e dei Dipartimenti di Prevenzione permetterebbero una gestione efficace del contact tracing?
Esiste una situazione eterogenea tra le singole realtà territoriali ed è quindi auspicabile che si persegua dappertutto il potenziamento strutturale e tecnologico dei Dipartimenti di Prevenzione per il mantenimento dei sistemi di monitoraggio quotidiano dei casi e la gestione dei loro contatti. AIE ha condotto una indagine al riguardo ed esistono in alcuni contesti margini di potenziale miglioramento.
Perché la sanità territoriale – medici di base, pediatri e pronto soccorso – e i Dipartimenti di Prevenzione si sono fatti trovare impreparati a gestire una situazione epidemica? Quali sono i problemi che ora non possono più essere tralasciati?
Ci siamo trovati davanti a un problema di dimensioni e caratteristiche del tutto eccezionali. Il sistema fino a pochi mesi fa si è confrontato con priorità di salute pubblica ben diverse e principalmente orientate al contrasto di malattie croniche non trasmissibili che assorbivano gran parte delle risorse assistenziali. Nonostante questo, è stata fronteggiata una prima fase di emergenza che ha consentito anche di verificare le caratteristiche organizzative delle Aziende Sanitarie suggerendo di mantenere una struttura organizzativa modulare e flessibile nelle ASL in modo da garantire una risposta efficace in caso di risorgenza dell’epidemia. È importante anche il potenziamento delle attività di formazione per la medicina territoriale in una fase di preparazione.
Che cosa non ha funzionato nei sistemi informativi regionali? Perché non comunicano? È auspicabile un intervento “sovra-regionale”, cioè del Ministero della salute, per garantire questa inter-operabilità?
Nella prima fase emergenziale le singole realtà territoriali per finalità di sorveglianza e gestione dei casi e dei loro contatti hanno utilizzato strumenti di rilevazione locali con caratteristiche differenti. È fondamentale il ruolo delle istituzioni centrali nel garantire omogeneità della rilevazione e confrontabilità dei sistemi. In questo senso occorre riconoscere il grande lavoro che gli organi tecnico scientifici nazionali e l’Istituto Superiore di Sanità stanno svolgendo di concerto con tutte le Regioni ed a supporto della intera comunità del nostro Paese.
Il cosiddetto “modello Crisanti” ha funzionato bene secondo Lei? È ripetibile in altri contesti?
Questo approccio va nella direzione di garantire il riconoscimento tempestivo dei casi e l’interruzione precoce delle catene di contagio che rappresentano la risposta più efficace per la protezione della comunità ma richiede un potenziamento delle capacità diagnostiche che garantisca una ottimale e omogenea risposta laboratoristica sia in termini di volumi ma soprattutto di qualità dell’offerta di test. Su questo aspetto si sta investendo molto negli ultimi tempi. Attività di sorveglianza mirata e screening in popolazioni ad alto rischio, attraverso la combinazione di sierologia e tamponi virologici, attraverso opportune combinazioni e frequenze tra i due in specifici target (es. RSA, operatori sanitari, lavoratori servizi essenziali) potrebbero garantire idonee strategie di intervento.
Come vanno formati gli operatori sanitari – medici, infermieri e operatori socio-sanitari – che si trovano a lavorare nelle RSA rispetto alla gestione di una seconda ondata epidemica?
L’adozione di misure comportamentali ed organizzative idonee è fondamentale specie nelle categorie degli operatori in servizi particolarmente a rischio per promuovere la consapevolezza sulle misure di contenimento e di protezione dei più vulnerabili.
In che cosa si concretizzerebbe lo “stress test” di cui auspicate l’attuazione in vista della preparazione ad una possibile seconda ondata epidemica di COVID-19?
Occorre mantenere attiva e rafforzare la rete saggiando la capacità del sistema di reggere di fronte ad un aumento considerevole di casi anche tramite simulazioni atte a verificare le capacità organizzative e di risposta a livello territoriale.
Vi sentite ascoltati dalle istituzioni rispetto alle vostre indicazioni?
Attraverso gruppi di lavoro tematici AIE ha prodotto alcuni documenti e posizioni su aspetti specifici della gestione della pandemia resi pubblici e trasmessi alle istituzioni centrali. Diversi spunti fanno anche parte di interventi che poi sono stati portati avanti nel nostro Paese. Il dialogo con il Ministero della salute, ISS e gli organi tecnico scientifici nazionali è attivo.
Leggi anche: Uso di farmaci durante la pandemia di Covid-19: un racconto in numeri
Articolo pubblicato con licenza Creative Commons Attribuzione-Non opere derivate 2.5 Italia. 
Immagine: Pixabay