Virginia Apgar e l’indice per valutare la salute dei neonati
Ricercatrice, medico e insegnante di prim’ordine, alla fine degli anni Cinquanta la Apgar aveva valutato le funzioni vitali di oltre 17000 neonati.
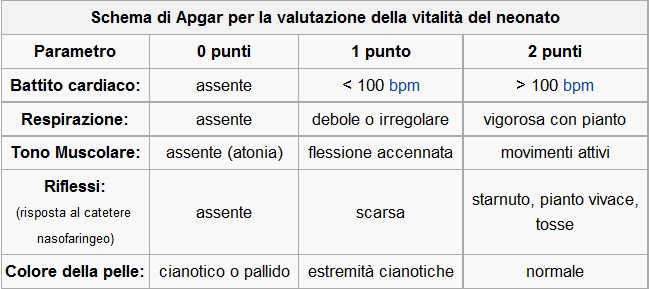
IPAZIA – Nella nostra vita siamo giudicati e valutati costantemente, sin dalla più tenera età. Il primo test a cui siamo sottoposti, con relativa votazione, viene eseguito quando siamo al mondo da appena un minuto. Si tratta del cosiddetto indice di Apgar, un sistema per valutare i parametri vitali e lo stato di salute dei neonati subito dopo il parto. Il test, eseguito una prima volta sessanta secondi dopo la nascita e poi ripetuto a intervalli regolari, assegna un punteggio a cinque parametri vitali dell’infante: frequenza cardiaca, colorito, riflessi, tono muscolare e attività respiratoria. Grazie a questa procedura è possibile stabilire il grado di salute del neonato e decidere in tempi rapidi in quali casi è necessario intervenire con cure specifiche. Il metodo è stato ideato nel 1952 dalla anestesiologa statunitense Virginia Apgar, e da allora è diventato uno standard internazionale, utilizzato dai medici di tutto il mondo. I primi minuti della fase perinatale sono spesso cruciali per la vita di molti neonati, per questo è essenziale intervenire tempestivamente. Grazie all’indice di Apgar sono state salvate migliaia di vite.
Virginia Apgar nasce nel New Jersey nel 1909. Ultima di tre fratelli, cresce in un ambiente stimolante e creativo. In famiglia suonano tutti uno strumento e Virginia non è da meno, rivelandosi presto una violinista di talento. Il padre, uomo d’affari e scienziato autodidatta, trasforma la cantina in un piccolo laboratorio in cui, nel tempo libero, conduce esperimenti su elettricità e onde radio, coinvolgendo spesso la figlia. Sarà lui a trasmetterle la passione per la scienza. A indirizzarla verso la medicina, invece, sono probabilmente la morte per tubercolosi del fratello maggiore e la malattia cronica di cui soffre il secondo fratello. Durante gli anni del liceo è una studentessa brillante: eccelle pressoché in tutte le discipline, pratica diversi sport, suona il violino nell’orchestra della scuola e collabora col giornale studentesco. L’unica materia per la quale sembra non essere portata è economia domestica. Finita la scuola, decide di studiare medicina per diventare chirurgo. Si iscrive al Columbia University College of Physicians & Surgeons di New York. È il 1929, l’anno del crollo della borsa di Wall Street, e la crisi colpisce anche la sua famiglia. Per finanziare i suoi studi Virginia fa di tutto, si presta persino a catturare gatti randagi per il laboratorio di fisiologia dell’università, ma alla fine è comunque costretta a indebitarsi.
Si laurea nel 1933, quarta su novanta studenti. La chirurgia, però, è un mondo estremamente competitivo e dominato dagli uomini. Apgar è doppiamente svantaggiata, in quanto donna e a causa dei debiti contratti duranti gli anni di università. Su consiglio di un medico che nota le sue capacità, decide di intraprendere una strada completamente diversa, quella dell’anestesiologia. Si tratta di un settore all’epoca poco considerato: i medici anestesisti sono pochissimi e nella maggior parte dei casi l’anestesia è praticata dalle infermiere. Questo è al tempo stesso uno svantaggio – gli anestesiologi sono malpagati e non godono di molto rispetto presso i colleghi – e un vantaggio, perché si tratta di un territorio quasi vergine in cui Apgar ha la possibilità di mostrare le sue qualità. Nel 1938, dopo tre anni di internato presso vari ospedali, torna a New York e viene nominata – prima donna in assoluto – primario del reparto di anestesiologia del Presbyterian Hospital. Negli anni successivi lotta per ottenere più finanziamenti e per aumentare il numero di medici operanti nel reparto di anestesiologia. Riesce nel suo intento e grazie a lei il reparto acquista sempre più importanza, tanto che la Columbia University istituisce un dipartimento di anestesiologia dove condurre ricerche e far specializzare i medici in questa disciplina. Ironicamente, però, quando nel 1949 viene il momento di scegliere di nuovo il primario, Apgar non viene riconfermata e il suo posto viene preso da un uomo. In compenso viene nominata professore ordinario del dipartimento, prima donna a ricoprire questo ruolo nella storia dell’università newyorkese.
Avendo più tempo per la ricerca, Apgar si dedica allo studio dell’anestesia nelle donne in gravidanza. Scopre, tra l’altro, che l’anestesia totale praticata sulle partorienti provoca spesso problemi respiratori ai feti. È anche in virtù di queste osservazioni che comincia a prendere piede l’anestesia epidurale. Un altro dei suoi obiettivi è quello di ridurre i tassi di mortalità neonatale, in quegli anni ancora piuttosto elevati. L’idea di Apgar è semplice e rivoluzionaria al tempo stesso: definire un set di parametri simili a quelli utilizzati dagli anestesisti durante un intervento chirurgico in modo da sviluppare un protocollo standardizzato che consenta di valutare nel minor tempo possibile le funzioni vitali del bambino. Immagina quindi cinque variabili – frequenza cardiaca, colorito, riflessi, tono muscolare e attività respiratoria – a cui assegnare un punteggio da 0 (nel caso in cui la caratteristica valutata sia del tutto assente) a 2 (quando la situazione è ottimale). Una prima versione di questo nuovo metodo viene presentato nel 1952 al congresso della International Anesthesia Research Society. L’anno stesso si comincia a chiamarlo indice di Apgar. Alcuni anni dopo, il pediatra Joseph Butterfield renderà omaggio alla collega – e aiuterà gli studenti di medicina a memorizzare più facilmente l’indice – trasformando APGAR in un acronimo inverso formato con le prime cinque lettere dei parametri valutati nel test: Appareance, Pulse, Grimace, Activity e Respiratory effort.
Alla fine degli anni Cinquanta, Virginia Apgar ha utilizzato l’indice per valutare le funzioni vitali di oltre 17.000 infanti. Questo lavoro le dà la possibilità di venire a contatto con numerose problematiche neonatali e di correlarle tra loro e col punteggio ottenuto nel test. A partire dal 1959 si occupa a tempo pieno di prevenzione e cura dei problemi neonatali per la fondazione March of Dimes, organizzazione che fornisce supporto a neonati e donne in gravidanza. Dal 1971 e fino alla sua morte, avvenuta prematuramente nel 1974, è alla Cornell University in qualità di professore clinico specializzato in difetti neonatali, prima persona in assoluto a ricoprire questo ruolo. Ricercatrice, medico e insegnante di prim’ordine, non ha mai smesso di suonare il violino. In vita è stata molto apprezzata da studenti e colleghi e ha ottenuto numerosi premi e riconoscimenti. Nel 1994 è stata inserita nella National Women’s Hall of Fame.
Leggi anche: Wangari Maathai e il Green Belt Movement
Pubblicato con licenza Creative Commons Attribuzione-Non opere derivate 2.5 Italia. ![]()