 CRONACA – Dunque l’errore c’è stato. Il test del DNA ha confermato i timori delle due coppie coinvolte nel caso dell’Ospedale Pertini di Roma: i loro embrioni sono stati scambiati. Così ora una donna è in attesa di due gemelli che sono biologicamente figli dell’altra. Colpa di un errore umano, alla cui base ci sarebbe stata la grande somiglianza tra i cognomi delle due donne: una coincidenza sfortunata, certo, ma come è possibile che basti così poco per creare un dramma del genere? Non dovrebbero esserci rigorosissime procedure di controllo, con sistemi di etichettatura e tracciabilità a prova della minima distrazione? OggiScienza ha cercato di capire come stanno le cose nei centri di procreazione medicalmente assistita (PMA) e come, di norma, gameti ed embrioni vengono identificati e “marcati” per tutto il tempo di permanenza nel centro .
CRONACA – Dunque l’errore c’è stato. Il test del DNA ha confermato i timori delle due coppie coinvolte nel caso dell’Ospedale Pertini di Roma: i loro embrioni sono stati scambiati. Così ora una donna è in attesa di due gemelli che sono biologicamente figli dell’altra. Colpa di un errore umano, alla cui base ci sarebbe stata la grande somiglianza tra i cognomi delle due donne: una coincidenza sfortunata, certo, ma come è possibile che basti così poco per creare un dramma del genere? Non dovrebbero esserci rigorosissime procedure di controllo, con sistemi di etichettatura e tracciabilità a prova della minima distrazione? OggiScienza ha cercato di capire come stanno le cose nei centri di procreazione medicalmente assistita (PMA) e come, di norma, gameti ed embrioni vengono identificati e “marcati” per tutto il tempo di permanenza nel centro .
Il punto di partenza è la legge. «Il riferimento è un decreto legislativo del 2010, che recepisce una normativa europea del 2004» spiega Alessandro Nanni Costa, direttore del Centro Nazionale Trapianti (CNT), al quale spetta la certificazione dei centri di PMA. «La norma, che si riferisce in generale a cellule e tessuti umani e dunque anche a gameti ed embrioni, prevede che i centri operino secondo determinati livelli di qualità e sicurezza, che devono valere per tutti gli aspetti del lavoro: dall’organizzazione del laboratorio, all’identificazione dei responsabili, alla tracciabilità dei materiali biologici». In concreto, significa che dalla raccolta di cellule uovo e spermatozoi all’impianto (o conservazione) degli embrioni, deve sempre essere possibile ricostruirne il percorso, minuto per minuto.
«È un percorso che dura in genere 3-5 giorni» racconta Maria Elisabetta Coccia, presidente dei centri Cecos Italia di fecondazione assistita. «Si comincia con il cosiddetto pick up, il prelievo degli ovociti materni, che avviene in sala operatoria, dopo somministrazione di anestesia, in regime di day hospital. Il medico “punge” l’ovaio e raccoglie in una provetta il liquido follicolare contenente l’ovocita. Quindi passa la provetta al biologo, che trasferisce la cellula su una piastra per osservarla al microscopio e cominciare a trattarla». Nel frattempo, avviene la raccolta del liquido seminale del partner (o, in casi particolari, il prelievo chirurgico degli spermatozoi) e a questo punto tutto passa in laboratorio, dove i gameti della coppia sono messi in contatto e trasferiti in un incubatore, nella speranza che avvenga la fecondazione. Se tutto è andato bene, gli embrioni vengono lasciati sviluppare per alcuni giorni, effettuando cambi periodici dei terreni di coltura. «Al terzo o al quinto giorno – conclude Coccia – si procede al trasferimento in utero, il transfer, che avviene con un minuscolo catetere inserito per via transvaginale».
Dunque tra provette, piastre, cateteri, sale operatorie, laboratori e incubatori, la vita di gameti ed embrioni in un centro di PMA è piuttosto movimentata ed è fondamentale trovare il modo di identificarli e seguirli passo dopo passo, senza poterli mai confondere. La normativa dice che a ciascun materiale biologico deve essere attribuito un codice d’identificazione europeo e che al momento del prelievo ogni «imballaggio» contenente tessuti e cellule deve essere etichettato. Non dice però come farlo, a quali metodi di tracciabilità ricorrere. Qualche indicazione operativa in più la dà un Manuale per la gestione dei laboratori di PMA redatto dal Centro Nazionale Trapianti in collaborazione con la Società italiana di embriologia, riproduzione e ricerca. Posto che “nessuna codifica ufficiale europea o nazionale è attualmente in atto”, nel capitolo dedicato a tracciabilità e codifica, il manuale specifica che ogni centro deve dotarsi di “procedure operative standard” per riconoscere l’identità dei singoli pazienti nelle varie fasi del trattamento, che in un apposito registro devono essere indicati tutti i passaggi e le lavorazioni ai quali sono sottoposti gameti ed embrioni (insieme all’identità dell’operatore che li ha eseguiti) e che tutti i contenitori devono riportare i dati identificativi del soggetto interessato. Prestando attenzione che gli inchiostri o le etichette utilizzati siano resistenti e indelebili in tutte le condizioni di lavoro, compresa l’immersione in azoto liquido.
Spetta comunque al singolo centro decidere come muoversi. «I metodi principali per tenere traccia dei campioni sono di due tipi» spiega Sandrine Chamayou, responsabile scientifica dell’Unità di medicina della riproduzione – Centro Hera, in provincia di Catania e autrice del capitolo sulla tracciabilità del manuale del CNT. «Ci si può basare sui doppi controlli umani, in cui a ogni passaggio due operatori diversi controllano le etichette dei vari contenitori e le corrispondenze con i pazienti interessanti, oppure su sistemi automatizzati, come i codici a barre, che prevedono dei lettori ottici, o i RFID, che funzionano invece con onde radio. Questi ultimi sono i più innovativi, ma c’è ancora un po’ di timore a usarli, perché si vuole essere assolutamente sicuri che le radiofrequenze non provochino danni alle cellule».
In Italia i metodi più utilizzati sono sicuramente quelli basati sul controllo umano. Abbiamo sentito alcuni centri per la PMA, sia pubblici sia privati, e di norma funziona così: c’è anzitutto una prima identificazione dei pazienti, con documento d’identità, all’arrivo al centro (o al momento del ricovero) e la conseguente assegnazione di un codice identificativo. Questo codice sarà presente nei vari documenti relativi al trattamento, ma non necessariamente sui contenitori in cui finiranno gameti ed embrioni. Questi, invece, potranno riportare anche soltanto il nome e cognome del paziente (della madre, nel caso degli embrioni) oppure i nomi e cognomi di entrambi i partner. Appena prima del pick up degli ovociti, il medico chiede conferma alla paziente della sua identità, mentre il biologo verifica che provette e piastre usati per raccogliere le cellule siano etichettati con lo stesso nome o con il codice corrispondente. La stessa cosa accade al momento del transfer: il biologo arriva dal laboratorio con una piastra contenente l’embrione e legge al medico e alla donna il nome presente in etichetta: se corrisponde alla paziente, si procede al trasferimento. «I casi di omonimia sono rari, ma se accadono si aggiunge qualche elemento più al sistema di identificazione, per esempio la data di nascita» spiega Irene Cetin, direttore dell’Unità operativa di ostetricia e ginecologia dell’ospedale Sacco di Milano, dove è attivo un centro di PMA di III livello.
Sbagliare? Il rischio, hanno sottolineato tutti gli interpellati, è bassissimo ma, come per tutte le attività umane, non è mai pari a zero. «Però si può fare molto per ridurlo: più sono dettagliate le procedure e le attribuzioni di responsabilità, più sono accurati gli elenchi delle cose da fare, le famose checklist, più il metodo scelto è stato discusso e condiviso tra tutti gli operatori coinvolti, dagli infermieri al risk manager, minore è la probabilità che si verifichi un errore» afferma Cetin. Che aggiunge: «La gestione del rischio non deve dipendere dalla buona volontà, ma da un metodo scientifico. La cui bontà va periodicamente sottoposta a verifiche».
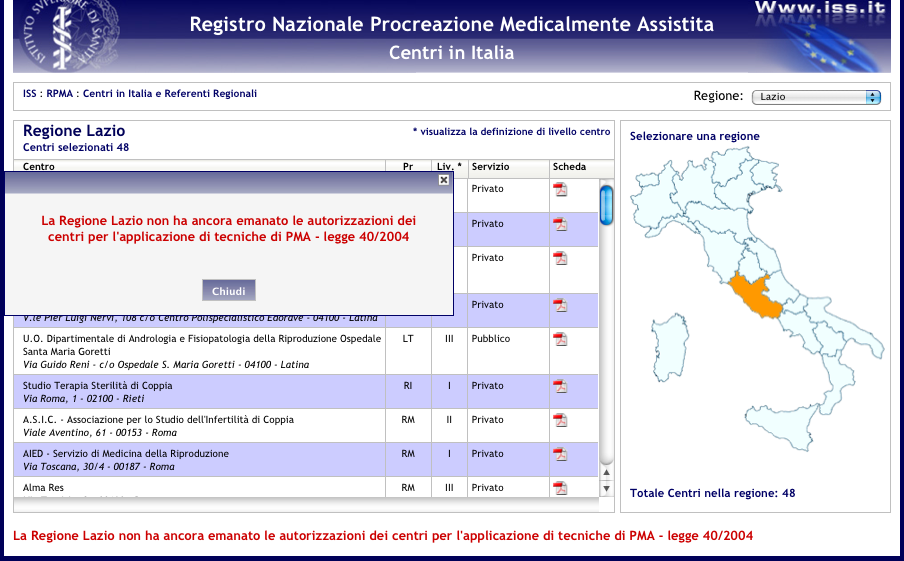
E qui arriviamo probabilmente al nocciolo della questione: perché possiamo avere tutte le leggi, i manuali, le indicazioni e le procedure del mondo, ma poi quelle procedure bisogna seguirle bene. Che cosa sia successo esattamente al Pertini lo scopriremo probabilmente quando verranno resi noti gli esiti dell’ispezione voluta dal Ministero della Salute e condotta dal Centro Nazionale Trapianti proprio per valutare se e quali sono stati gli scostamenti dagli standard previsti. Nel frattempo, va detto che proprio il CNT sta conducendo, in accordo con ogni singola regione, un programma di verifica periodica dei centri di PMA, con rilascio di certificazione rispetto alle attività di raccolta (o prelievo), lavorazione, conservazione e rilascio di gameti e embrioni. È un work in progress: finora i centri certificati sono una sessantina, anche se la lista pubblicata sul sito del centro ne riporta meno, perché è aggiornata a marzo. Una buona notizia, alla quale ne corrisponde una pessima, che riguarda proprio la Regione Lazio. A oggi, l’unica Regione a non aver ancora emanato, come si legge sul sito dell’Istituto superiore di sanità, le autorizzazioni dei centri per le applicazioni di tecniche di PMA.
Crediti immagini: RWJMS IVF Program, Wikipedia