Infertilità: negli USA raddoppiano le ICSI ma non i successi
La procedura è sempre più utilizzata anche rispetto alla IVF tradizionale, ma va a buon fine solo in precise condizioni
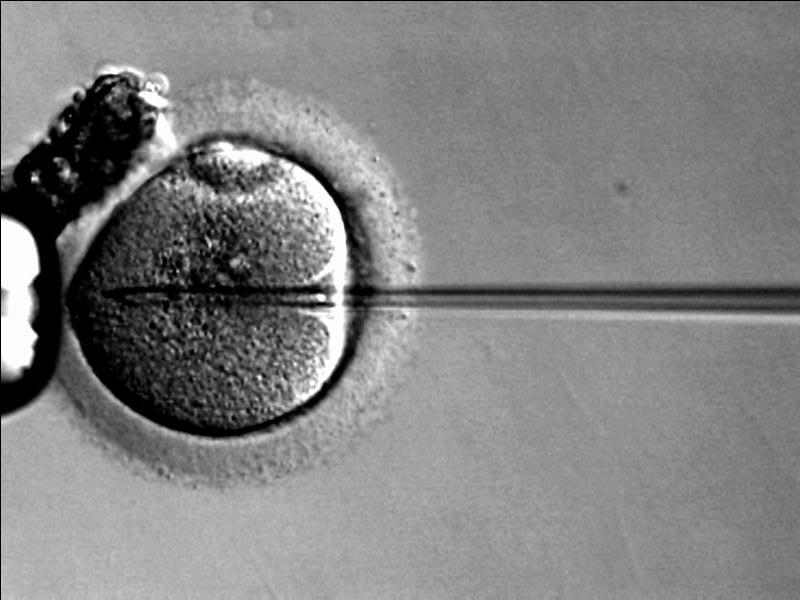 SALUTE – L’ICSI, che sta per iniezione intracitoplasmatica dello spermatozoo, è una tecnica di riproduzione assistita che consiste nell’iniezione della singola cellula riproduttiva maschile all’interno dell’ovocita femminile. La pratica è stata introdotta nel 1992 ed è sempre più diffusa (è possibile ricorrervi anche in Italia), al punto che tra il 1996 e il 2012 le persone che ne ne hanno usufruito negli Stati Uniti sono letteralmente raddoppiate.
SALUTE – L’ICSI, che sta per iniezione intracitoplasmatica dello spermatozoo, è una tecnica di riproduzione assistita che consiste nell’iniezione della singola cellula riproduttiva maschile all’interno dell’ovocita femminile. La pratica è stata introdotta nel 1992 ed è sempre più diffusa (è possibile ricorrervi anche in Italia), al punto che tra il 1996 e il 2012 le persone che ne ne hanno usufruito negli Stati Uniti sono letteralmente raddoppiate.
Questo nonostante l’efficacia della tecnica, confrontata ad esempio con la fertilizzazione in vitro (IVF) classica, non porti a risultati migliori in tutti i casi, ma solo quando ci sono ben precise condizioni di infertilità. La procedura, negli anni, ha rivoluzionato i trattamenti principalmente in quelle coppie in cui il fattore di infertilità è maschile. Ovvero quando c’è un’oligospermia (il numero degli spermatozoi è molto basso), gli spermatozoi hanno caratteristiche e/o funzione anormali oppure la reversione di una vasectomia non è andata a buon fine.
Quali sono le differenze rispetto a una IVF convenzionale? Tramite l’iniezione direttamente nell’ovocita l’ICSI permette di bypassare le “barriere naturali” che impediscono la fertilizzazione, ma in questo modo aumenta anche la possibilità che vengano trasmesse delle anomalie genetiche. Un altro elemento a sfavore, spiegato in uno studio su JAMA che ha da poco fatto il punto sui numeri dell’iniezione intracitoplasmatica, la procedura è anche molto più costosa della IVF classica.
Non è propriamente una cosa da sottovalutare visti i risultati non sempre in linea con le aspettativa, anche se il punto di vista è differente, perché si tratta di costi che vanno ad aggravare il già pesante fardello delle coppie che si sottopongono a trattamenti per la fertilità. E che spesso , nel caso italiano, scelgono di farlo rivolgendosi a cliniche estere piuttosto che ai centri per la salute riproduttiva della penisola. Il che fa lievitare i costi ulteriormente.
Sheree L. Boulet dei Centers for Disease Control and Prevention di Atlanta e i suoi colleghi hanno analizzato i trend nazionali degli Stati Uniti per capire quante coppie si fossero sottoposte a IVF fresca associata a ICSI oppure a IVF convenzionale negli anni tra il 1996 e il 2012, e quante di queste avessero poi incontrato il successo. I dataset utilizzati sono quelli dello U.S. National Assisted Reproductive Technology Surveillance System.
Dei 1.395 cicli di IVF fresca totali condotti dal 1996 al 2012, il 65,1% delle coppie ha fatto ricorso alla ICSI e il 35,8% di queste presentava confermati fattori di infertilità maschile. In questi ultimi casi l’utilizzo della ICSI negli anni è aumentato dal 76,3% al 93,3%, mentre nelle coppie che non presentavano fattori di infertilità maschile l’aumento è stato ugualmente molto elevato, dal 15,4% al 66,9%. Una crescita notevole ma -in questo caso- associata a una piccola (eppure statisticamente significativa) diminuzione di successi nell’impianto in utero, nella gravidanza, nel numero di bambini nati vivi e in quello dei parti multipli. In confronto alla IVF tradizionale anche il peso alla nascita di molti dei bambini era più basso.
“Queste differenze potrebbero anche essere la conseguenza del campione molto ampio di persone che abbiamo studiato, perciò non essere rilevanti dal punto di vista clinico. Eppure la nostra scoperta suggerisce che fare la ICSI può aumentare il tasso di successo della fertilizzazione, ma non quello di impianto o di gravidanza, nel caso di coppie in cui l’infertilità sia inspiegata [non ci sono cause biologiche riconoscibili], l’età della madre è avanzata o si riesca a recuperare pochi ovociti”, conclude L. Boulet.
Pubblicato con licenza Creative Commons Attribuzione-Non opere derivate 2.5 Italia. 
Crediti immagine: Wikimedia Commons



