Il ruolo della siccità nelle epidemie di febbre West Nile
La grande variabilità tra le epidemie degli ultimi decenni ha reso difficile fare previsioni per il futuro. Ora gli scienziati hanno trovato un legame con i fenomeni climatici estremi

AMBIENTE – Un’epidemia tende a verificarsi quando le temperature sono maggiormente favorevoli alla trasmissione. Corretto? Non sempre. Per anni gli epidemiologi hanno pensato che stabilire le dimensioni delle future epidemie di febbre West Nile (la febbre del Nilo Occidentale) fosse difficile, quasi impossibile, per via dell’enorme variazione tra un anno e l’altro; ora gli scienziati hanno scoperto che la siccità incide molto sulla severità delle epidemie, al punto che è uno dei fattori principali. In alcuni paesi degli Stati Uniti, come il Colorado, porta a un aumento non del numero di zanzare Culex (i serbatoi principali del virus insieme agli uccelli) in assoluto, ma il numero di quelle infette. È il risultato dell’analisi di 15 anni di dati su tutti gli USA, che ha portato a un risultato decisamente inatteso.
Sara Paull, la prima autrice dello studio, ha lavorato fianco a fianco con ecologi e climatologi per trovare un legame tra particolari condizioni climatiche e l’estrema variabilità delle epidemie più recenti. Ci sono stati anni in cui i casi gravi di febbre del Nilo Occidentale erano poche centinaia, mentre nel 2002, 2003 e 2012 circa 3.000 persone hanno sofferto di encefaliti, meningoencefaliti o meningiti con conseguenti danni al cervello. Quasi 300 sono morte.
Per la febbre del Nilo Occidentale, oggi diffusa negli USA, in Australia, in Africa, in Asia occidentale e in Europa -la prima grossa epidemia europea risale al 1996, in Romania, con quasi 400 casi- non esiste ancora un vaccino né c’è una terapia specifica. Se per la maggior parte dei pazienti la forma è asintomatica, per quella sintomatica due persone su dieci soffriranno di nausea e mal di testa, vomito, febbre, sfoghi cutanei e linfonodi ingrossati. Solo una persona ogni 150 ha sintomi più gravi come disturbi neurologici, disorientamento, tremori e disturbi alla vista, che possono sfociare fino a paralisi e coma.
Analizzando variabili come le precipitazioni, le temperature invernali ed estive e la siccità, Paull e colleghi hanno voluto testare un’ipotesi già riconosciuta secondo la quale queste epidemie hanno un’andamento a ondate, con grosse epidemie seguite -negli anni successivi- da numeri più modesti perché si riduce il numero di uccelli “vulnerabili”: le popolazioni acquisiscono un’immunità al virus, dunque ci sono meno serbatoi che possono farlo arrivare fino agli esseri umani.
“Abbiamo trovato evidenze solide che in alcune regioni la diffusione del virus del Nilo Occidentale era effettivamente a ondate, con grandi epidemie seguite da pochi casi”, conferma la scienziata in un comunicato. “Tuttavia la nostra analisi ha mostrato che l’immunità umana -non solo quella degli uccelli- ha giocato un ruolo importante nella diminuzione dei casi, riducendo il numero di persone suscettibili alla malattia”.
Come la siccità aumenti il numero di zanzare infette resta da chiarire. Forse il cambiamento delle condizioni climatiche modifica il comportamento degli uccelli e il modo in cui si spostano, modificando così anche le modalità di trasmissione del virus tra loro e le zanzare. Ma per ora è solo un’ipotesi. Quello che invece si può già prevedere, basandosi sui modelli climatici elaborati finora, è che nei prossimi decenni molte regioni degli USA continueranno a dover affrontare periodi di siccità. Complice il riscaldamento globale aumenteranno anche le precipitazioni -come è già successo in Louisiana e Texas, con veri e propri record nel 2016- ma nonostante questo le temperature si faranno più calde.
Secondo le proiezioni la conseguenza sarà che i casi di febbre del Nilo Occidentale potrebbero raddoppiare, ma solo nelle regioni che già oggi sono più colpite: la speranza dei ricercatori è che ora, con in mano gli strumenti per prevedere la portata delle epidemie, le aree più vulnerabili adottino delle politiche sanitarie (e di controllo delle zanzare) adeguate.
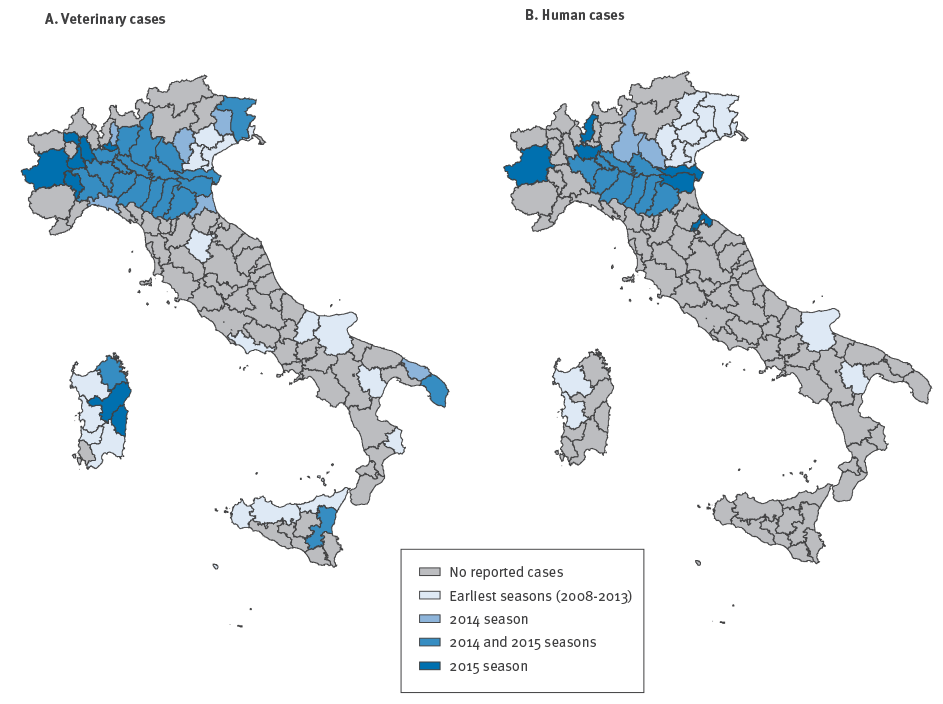
In Italia le prime infezioni sono state rilevate nel 1998, in Toscana, e da allora è attivo un piano nazionale di sorveglianza veterinaria sulle specie a rischio (non solo zanzare ma anche cavalli) e in particolare sulla mortalità aviaria. Pochi anni dopo, nel 2002, il Ministero della Salute ha richiesto tutte le regioni di portare avanti un monitoraggio autonomo sui possibili contagi umani, con particolare attenzione ai casi di meningite o encefalite con causa sconosciuta. L’ultima analisi completa, pubblicata alla fine dello scorso anno, mostra che il virus è circolato tramite zanzare, uccelli e cavalli in 14 regioni mentre in otto (Puglia, Basilicata, Emilia Romagna, Friuli Venezia Giulia, Lombardia, Piemonte, Sardegna, Veneto) sono stati identificati casi umani, in totale 173.
Leggi anche: Wolbachia, è un batterio il nostro alleato contro i virus
Pubblicato con licenza Creative Commons Attribuzione-Non opere derivate 2.5 Italia. ![]()





