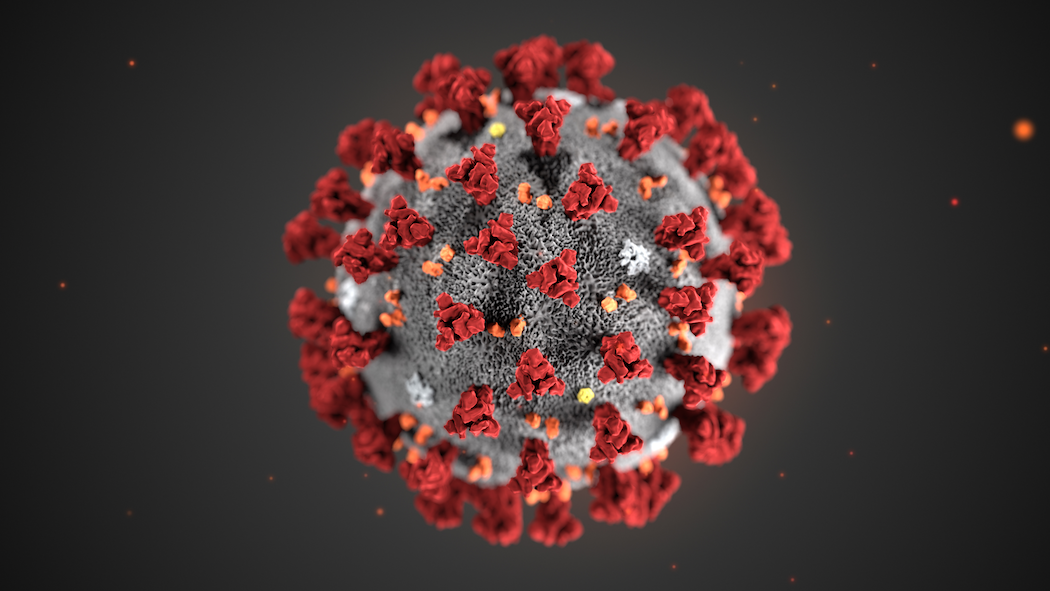
Come nasce un’epidemia
Deforestazione, metropoli sovraffollate, allevamenti intensivi, traffico di animali selvatici: per virus, batteri e altri agenti patogeni, il nostro mondo è sempre più appetibile
Il nuovo coronavirus 2019-nCoV è solo l’ultimo arrivato. Dall’ebola all’AIDS, dalla SARS all’influenza aviaria, negli ultimi tempi abbiamo assistito alla ripetuta comparsa di malattie contagiose causate da nuovi virus. Da dove sbucano? È vero che le epidemie stanno diventando più frequenti? E se è così, dobbiamo preoccuparci per il futuro?
Si pensa che almeno il 60% delle malattie contagiose umane abbia origine nell’organismo di qualche specie animale. Polli, maiali, topi, cavalli, scimmie, pipistrelli, zibetti, dromedari e altre specie ancora, selvatiche o domestiche, sono infatti un serbatoio biologico di virus e altri agenti patogeni che possono diventare pericolosi anche per noi. Nella maggior parte dei casi, in effetti, all’origine di un’epidemia c’è un virus di origine animale che, per mutazioni causali, acquisisce la capacità di infettare anche gli esseri umani. È accaduto per la febbre di Marburg (1967), l’ebola (1976), l’AIDS (1981), la SARS (2003), l’influenza aviaria (2003) e quella suina (2009), soltanto per citare alcuni dei casi più noti e recenti. E si è ripetuto per il nuovo coronavirus 2019-nCoV. Gli esperti parlano di zoonosi: morbi di origine animale che, compiendo un salto di specie (in inglese, spillover), si adattano al nostro organismo.
Dal punto di vista biologico, la capacità di infettare gli esseri umani dipende dalla compatibilità tra alcune proteine di superficie del virus e i recettori delle cellule umane. E poiché i virus mutano molto rapidamente, con una certa frequenza può emergere un ceppo virale mai circolato in precedenza fra gli esseri umani e con la capacità di trasmettersi facilmente da persona a persona. Sono le condizioni che favoriscono lo scatenarsi di una pandemia, cioè un contagio su scala globale.
Ecco perché oggi l’Organizzazione Mondiale della Sanità (OMS) coordina una rete di sorveglianza internazionale per segnalare la comparsa di nuovi agenti patogeni. Negli ultimi due decenni l’attenzione si è concentrata soprattutto sui virus a RNA, un’ampia famiglia di patogeni che include agenti infettivi esotici come il virus dell’ebola e quello della febbre del Nilo occidentale, ma anche i più comuni virus dell’influenza stagionale. Si stima che circa il 90% dei virus a RNA capaci di infettare gli esseri umani abbia un’origine zoonotica. E i coronavirus, che appartengono alla grande famiglia di virus a RNA, non sembrano fare eccezione.
Entra in scena 2019-nCoV
Sebbene l’inizio di un’epidemia sia imprevedibile, la comparsa del coronavirus 2019-nCoV non è stata un evento inaspettato. Nell’arco di appena un decennio, altri due virus appartenenti alla stessa famiglia, quelli della SARS (2003) e della MERS (2012), avevano infatti compiuto il salto di specie infettando gli esseri umani. Per questo motivo già nel 2015 l’OMS aveva incluso i coronavirus tra i patogeni con più probabilità di causare gravi epidemie.
In base alle prime analisi genetiche, inoltre, appare plausibile che anche il nuovo coronavirus, proprio come quelli della SARS e della MERS, abbia avuto origine nei pipistrelli. Uno studio coordinato dalla ricercatrice Zheng-Li Shi dell’Istituto di virologia di Wuhan, in via di pubblicazione su Nature, ha infatti dimostrato che il genoma del 2019-nCoV è quasi identico a quello di un altro coronavirus trovato nei pipistrelli che abitano una grotta della provincia cinese di Yunnan.
Sebbene negli ultimi anni siano stati isolati e studiati molti virus dei pipistrelli, con una sola eccezione di un ceppo capace di legarsi debolmente ai recettori umani, nessuno sembra tuttavia in grado di infettare anche gli esseri umani. L’ipotesi è dunque che il nuovo coronavirus abbia acquisito questa capacità nell’organismo di un ospite intermedio. In altre parole, prima di contagiare noi, il coronavirus 2019-nCoV potrebbe avere compiuto un salto di specie dai pipistrelli a un secondo ospite animale, al momento ancora sconosciuto. Si era parlato di un serpente, ma la maggior parte degli scienziati ha espresso perplessità e questa resta dunque solo un’ipotesi. Anche i coronavirus della SARS e della MERS hanno avuto origine nei pipistrelli, ma pare che, prima di acquisire la capacità di infettare gli esseri umani, siano circolati rispettivamente negli zibetti e nei dromedari.
Alla fiera dell’Est
Poiché circa due terzi dei primi casi di contagio sono stati riscontrati tra gli avventori del mercato del pesce di Wuhan, dove si vendono anche animali selvatici vivi, le autorità sanitarie cinesi ritengono che l’epidemia sia partita da qui. È tuttavia difficile stabilire se il primo contagio sia avvenuto a causa di un animale infetto o se il virus sia stato diffuso al mercato da qualcuno che si era già ammalato altrove. Forse gli esami sulle gabbie degli animali potranno fornire qualche indizio. In ogni caso, la diffusione di questi cosiddetti wet market in molti paesi asiatici e africani, dove diverse specie vive, allevate e selvatiche, si trovano a stretto contatto fra loro e con molte persone prima di essere vendute o macellate sul posto, è da tempo considerata un serio fattore di rischio. Secondo l’Istituto Zooprofilattico Sperimentale delle Venezie (IZSVe), la commistione innaturale di specie diverse in condizioni di stress tipiche di questi mercati, come in una sorta di pericoloso laboratorio di virologia a cielo aperto, non può che facilitare l’emergere di nuovi patogeni.
La Cina costituisce inoltre uno snodo importante nel commercio di fauna selvatica e di prodotti derivati, impiegati nella medicina tradizionale o destinati a finire in tavola come alimenti esotici. Per arginare la diffusione del coronavirus, il governo di Pechino ha temporaneamente vietato il commercio di animali selvatici. Un provvedimento analogo era stato introdotto anche nel 2003 per la SARS, ma passata l’emergenza tutto era tornato come prima.
Tuttavia, anche gli allevamenti intensivi di animali domestici come polli e maiali costituiscono una fonte di rischio e sono considerati alla stregua di sorvegliati speciali dalle autorità sanitarie di tutto il mondo. Del resto, l’ultima pandemia è stata scatenata da un virus di origine suina, l’H1N1, che tra il 2009 e il 2010 ha causato oltre 150 mila vittime. Il primo focolaio dell’epidemia è stato individuato in Messico, tra gli abitanti di La Gloria, che si trova vicino a un allevamento intensivo di maiali. Nessuno può escludere che la prossima pandemia possa avere origine in uno di questi allevamenti, molto diffusi anche in Europa (Italia inclusa), dove più volte sono emersi ceppi virali in grado di infettare gli allevatori.
L’esportazione di animali da allevamento può infine facilitare la diffusione di patogeni in regioni geografiche anche molto distanti fra loro. Negli anni Novanta, per esempio, la BSE, più conosciuta come morbo della mucca pazza, si diffuse in gran parte dell’Unione Europea in seguito all’esportazione di bovini infetti e di mangimi contaminati provenienti dalla Gran Bretagna. La FAO stima che a livello globale il commercio di mucche, maiali, pecore e capre sia in forte aumento, trainato dalla crescente domanda di alimenti di origine animale.
L’alterazione degli ecosistemi
Se è vero che gli esseri umani e le altre specie animali si sono sempre scambiati virus e batteri – si parla anche di antroponosi quando siamo noi a trasmettere un patogeno ad altre specie – è ampiamente riconosciuto che diversi fattori sociali e ambientali possono facilitare la comparsa e la diffusione delle malattie infettive. Dal 1940 a oggi sono state identificate più di 330 malattie infettive emergenti. E il fenomeno sembrain aumento, soprattutto a causa della deforestazione e dell’espansione delle attività umane.
Più la popolazione umana si insedia in regioni un tempo remote, infatti, più si moltiplicano le occasioni di entrare in contatto con animali selvatici che possono ospitare agenti patogeni sconosciuti. Inoltre, se in passato un cacciatore aveva la sfortuna di contrarre un virus da una delle sue prede, spesso le conseguenze si limitavano alla sua persona o, nel peggiore dei casi, alla sua famiglia e al suo villaggio. Gli esiti possono essere ben più gravi se il contagio avviene nella periferia di una città costruita al limitare della foresta, o se la preda del cacciatore finisce per essere venduta al mercato di una metropoli come Wuhan, dove vivono 11 milioni di persone.
Nel 1998 il virus Nipah si diffuse in Malesia in seguito all’espansione degli allevamenti di maiali nelle zone rurali dove prima cresceva la foresta pluviale. Con ogni probabilità, il virus è passato dai pipistrelli ai maiali, forse mediante la saliva lasciata sulla frutta di cui si nutrono entrambe le specie, e quindi dai maiali agli esseri umani, causando 105 vittime.
Se a tutto questo si aggiunge la rapida crescita della popolazione mondiale, più che triplicata dal 1950 a oggi, è evidente che le occasioni di scambio di patogeni con specie animali selvatiche e domestiche sono sempre maggiori, incrementando di pari passo il rischio di epidemie.
«Invadiamo le foreste tropicali e altre aree selvagge, che ospitano numerose specie di piante e animali, e con loro molti virus sconosciuti. Tagliamo gli alberi, uccidiamo gli animali o li mettiamo in gabbia per venderli al mercato. Distruggiamo gli ecosistemi e priviamo i virus dei loro ospiti naturali. Quando questo accade, ai virus serve un nuovo ospite. Spesso siamo noi», ha scritto sul New York Times David Quammen, autore del più affascinante saggio sulle epidemie, Spillover (Adelphi, 2014).
Un rischio globale
Nel corso dell’ultimo secolo, le difese dalle epidemie su cui possiamo contare si sono notevolmente rafforzate. Oggi disponiamo di antibiotici, antivirali e vaccini. E di una rete di sorveglianza internazionale per segnalare l’emergere di nuovi agenti patogeni, che possiamo isolare e sequenziare in tempi molto rapidi. L’OMS ha ripetuto più volte che il mondo non è mai stato tanto preparato per affrontare una pandemia.
Al tempo stesso, tuttavia, la modernità ha offerto a virus e batteri nuove opportunità di diffusione: megalopoli sovraffollate in cui oggi vive oltre la metà della popolazione mondiale; una crescente facilità di spostamento per merci e persone, con voli aerei che consentono ai patogeni di oltrepassare in poche ore barriere geografiche un tempo insormontabili come oceani, deserti e montagne; allevamenti intensivi di animali domestici, terreno di coltura ideale per virus influenzali e ceppi batterici resistenti agli antibiotici; un fiorente commercio legale e illegale di animali selvatici che possono fungere da serbatoio per patogeni sconosciuti. Così non sorprende che la lista di nuovi agenti infettivi debba essere costantemente aggiornata. Una minaccia a cui si aggiunge il riemergere di malattie come la malaria, la tubercolosi, il colera o la febbre gialla, che si espandono in regioni considerate immuni fino a pochi anni fa, anche a causa dei cambiamenti climatici.
Tendiamo ad affrontare ogni nuova epidemia come una crisi indipendente, ma è evidente che siamo di fronte a un rischio di sistema in cui, ancora una volta, le cause sono in gran parte riconducibili a responsabilità umane. Come scrive Quammen nelle pagine di Spillover, le epidemie non saltano fuori dal nulla, non sono meri accidenti bensì conseguenze non volute delle nostre azioni. Abbattendo le foreste per fare spazio agli allevamenti e alle nostre città sovraffollate, alterando gli ecosistemi naturali che offrono riparo alla fauna selvatica, offrendo un passaggio ai virus sui voli low cost, facilitiamo l’emergere e la diffusione di nuovi agenti infettivi. Dare la colpa ai pipistrelli o agli zibetti serve a ben poco, se non a perdere di vista le vere ragioni per cui rischiamo di subire la prossima emergenza sanitaria globale. Oggi i nostri corpi sono ovunque: abbondanti, invadenti e in continuo movimento da un continente all’altro: dal punto di vista di un patogeno, una tentazione davvero irresistibile.
Leggi anche: Cresce l’allerta, ma il coronavirus di Wuhan resta un rebus
Articolo pubblicato con licenza Creative Commons Attribuzione-Non opere derivate 2.5 Italia. ![]()
Immagine: CDC / Alissa Eckert, MS; Dan Higgins, MAM