SPECIALE MAGGIO – È senz’altro il nostro biglietto da visita e la prima cosa che gli altri notano di noi. È il volto, l’aspetto del nostro viso. Per molte persone però questo può essere un problema che causa emarginazione, depressione e imbarazzo. Non stiamo parlando di bellezza, ma di quelle lesioni così gravi da provocare vere e proprie mutilazioni del volto, distruggendo i tratti del viso delle persone. È il caso di incidenti con armi da fuoco o di persone attaccate da animali domestici e non, o altre ancora che hanno malattie (per esempio genetiche) che provocano una deformazione del volto.
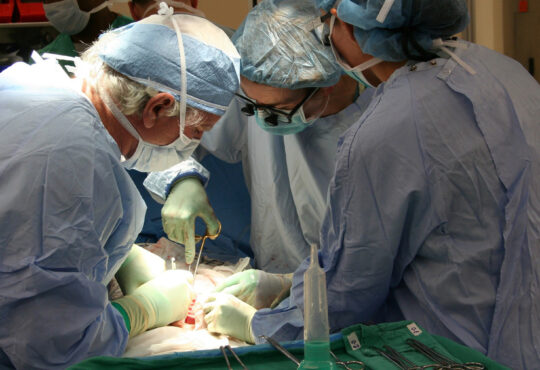
Dal primo trapianto facciale avvenuto nel 2005, sono stati eseguiti 28 interventi, con risultati incoraggianti, sia da un punto di vista del rigetto, sia per quanto riguarda i risultati funzionali, psicologici e quelli estetici. Come viene spiegato in un recente articolo pubblicato su The Lancet per ripercorrere i primi 9 anni dal raggiungimento di questo traguardo, a differenza degli altri trapianti di organo, che sono potenzialmente salvavita, il trapianto del viso cambia la quotidianità di un paziente che in realtà non è in pericolo di vita e questa differenza ha generato preoccupazioni etiche riguardanti l’esposizione di individui, spesso giovani e sani, ad alte dosi di farmaci immunosoppressivi per tutta la vita.
La prima paziente è stata Isabelle Dinoire, una donna francese rimasta sfigurata in seguito all’attacco del proprio cane. Isabelle aveva perso l’uso dell’intera parte inferiore del volto, tanto da non poter più neppur aprire la bocca per nutrirsi. Una vita in isolamento rinchiusa in un ospedale con una mascherina per coprire il viso dal naso in giù, fino al novembre 2005 quando, in seguito all’approvazione del comitato etico, poté essere operata ricevendo parte del volto di una donatrice.
Ma perché in Italia non abbiamo mai sentito parlare di un trapianto facciale? Abbiamo chiesto ad Alessandro Nanni Costa, direttore del Centro Nazionale Trapianti di spiegarci qual è la situazione. “In Italia non è mai stato eseguito questo tipo di trapianto perché non abbiamo mai avuto richieste” precisa Nanni Costa. “Non abbiamo nessuna preclusione a riguardo: noi disponiamo di tutti gli strumenti per iniziare l’attività, semplicemente fino ad ora non l’ha mai chiesto nessuno. Qualora arrivasse una richiesta noi siamo disponibili a valutarla, ma non è una decisione che spetta solo al Centro Nazionale Trapianti” ci ha spiegato ancora il direttore. “Il Centro Nazionale dà un parere tecnico ma sarebbe necessario coinvolgere anche il Ministero e in questi casi, se si ritiene che la procedura sia sperimentale, si chiede anche il parere dell’Istituto Superiore di Sanità”.
I primissimi esperimenti in questo senso furono quelli di Mr McIndoe e del Guinea Pig Club un gruppo di aviatori e soldati reduci della Seconda guerra mondiale che subirono interventi chirurgici innovativi e sperimentali per cercare di rimediare alle mutilazioni subite nel conflitto. Dopo il caso di Isabelle Dinoire ci sono stati altri pazienti “famosi” di cui si è parlato sui giornali. Ad esempio Dallas Wiens, il primo statunitense ad avere avuto un trapianto di faccia completo.
“Si chiama trapianto di faccia, ma in realtà è un trapianto di parti muscolari della cute, che sono poi quelle che definiscono il profilo. Tecnicamente si tratta quindi di trapianti multi-tessuto. Da quello che si può vedere nei pazienti operati sembra esserci un discreto recupero delle funzioni, da un punto di vista più che altro espressivo” spiega Nanni Costa. “Si tratta di persone che hanno un aspetto completamente sfigurato e che hanno avuto lesioni gravissime e mutilanti del volto. Questi pazienti non hanno più i muscoli del viso e quindi non hanno quella che noi definiamo impropriamente faccia”.
Dimentichiamoci però immagini di film di fantascienza alla “Face/off”, perché nei trapianti di faccia, il volto del donatore non rimane inalterato nel ricevente. Nessun cadavere che cammina nuovamente per strada dunque, perché quello che si ottiene con i trapianti di questo tipo è un mix dei tratti del volto del donatore e quelli del ricevente. In pratica vengono rimossi la cute e i muscoli sottostanti dal donatore e vengono utilizzati per ricoprire le ossa facciali del ricevente. Una volta che il volto viene rimosso dal donatore è necessario poi ristabilire l’afflusso di sangue al tessuto, cucendo con aghi microscopici e filo, le arterie e le vene del ricevente. La pelle si adatta in questo modo all’anatomia dell’osso sottostante, mantenendo le caratteristiche della cute di partenza: un volto nuovo, ibrido dei due precedenti.
I problemi di questo tipo di operazioni sono molti, primo fra tutti quello del rigetto. Sebbene gli episodi di rigetto acuto della pelle continuino a rappresentare una grave minaccia per i destinatari del trapianto, tutti i casi sono stati controllati con regimi immunosoppressivi convenzionali, e non sono stati segnalati casi di rigetto cronico.
Ci sono però le conseguenze psicologiche a lungo termine. Psicologicamente è senza dubbio difficile adattarsi all’idea di svegliarsi con la “faccia” di qualcun altro. Gli esperti spiegano che un vero e proprio trapianto genera reazioni diverse rispetto all’idea che il proprio volto sia operato e subisca una chirurgia plastica o ricostruttiva. Una faccia tutta nuova, per di più ricavata da un cadavere è una questione completamente diversa.
Crediti immagine: wolfgangfoto, Flickr
 Ti è piaciuto questo post? Segnalalo per il premio “miglior articolo o post del 2014“ dei Macchianera Awards! Ricordati di scegliere la categoria Sotto42: mia14bestpost! Per saperne di più.
Ti è piaciuto questo post? Segnalalo per il premio “miglior articolo o post del 2014“ dei Macchianera Awards! Ricordati di scegliere la categoria Sotto42: mia14bestpost! Per saperne di più.